最近、今の仕事を辞めるか悩んでいましたが、家庭のことも考えてとりあえず今は焦って動かない方がいい、という結論になりました。
辞めたくなった理由は職場の環境悪化ですが、その大きな原因は、人不足です。
うちの会社は経営陣が介護福祉に関心持っていないため、ちゃんとした体制が整っていません。
それでも、現場を良くしようと努力する個人の頑張りでなんとか成り立っていました。
しかし、上の理解のなさに優秀な人材が次々と辞めていくのです。
体制が整っていない中で、優秀な人材がいなくなることで現場の質が低下していきます。
それでも「また良くしていこう」と一緒に頑張ってきた人がいたのですが、その人が辞めると聞いてから、「もうここで働く意味がないかもしれない」と思うようになりました。
そうやってしばらく悩んでいたこともあり、最近は求人の情報ばっかり見ていました。
ケアマネの仕事も視野に入れて見ていて思ったのは、ケアマネでも看護師と比べて介護職の給与は低いということです。
ここ数年よく耳にしていた2025年問題。ついにその年がやってきていますが、これでは介護する人材は増えないと思います。
給与の低さ、人手不足、職場環境の悪化…。現場で働いていると危機感しかありません。
今日は、求人情報から感じたことをもとに、2025年問題、介護保険や介護報酬について、介護の今後について私なりの視点で書いていきます。
※本記事は、法令やガイドラインに沿って内容・画像の見直しを順次進めています。
一部の図は自作または再構成したものに差し替える予定です。
情報の正確性や最新性を保証するものではありません。
2025年問題とは
そもそも2025年問題とは何なのか?
ご存じの通り、日本では少子高齢化が急速に進み、高齢者の人口の割合が増加し続けています。
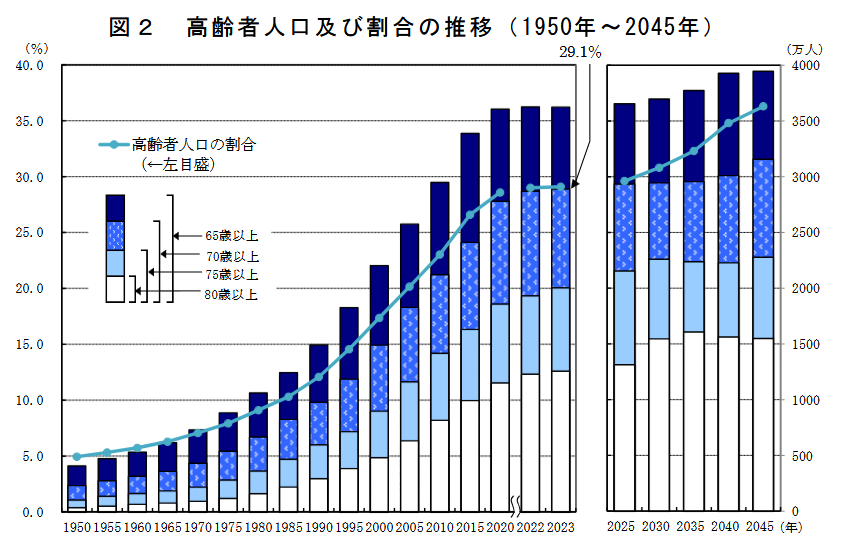
画像引用元:https://www.stat.go.jp/data/topics/pdf/topics138.pdf?utm_source=chatgpt.com
今年、2025年は、人口の多い団塊の世代全員が75歳以上になる年です。
75歳は後期高齢者と呼んでいるものの、今の高齢者は、昔とは違い若々しく元気な方が多い印象はあります。
しかし、成人以降は年齢が上がるとともに有病率が増加するというデータがあります。
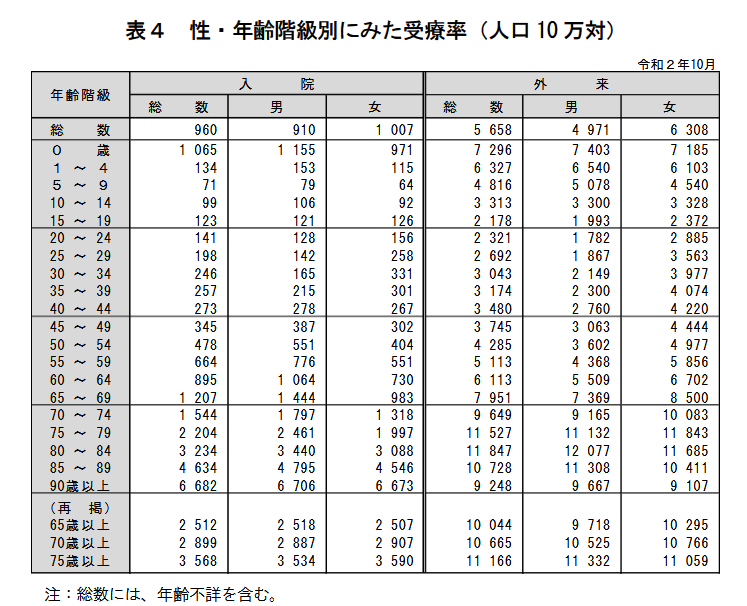
画像引用元:https://www.mhlw.go.jp/toukei/saikin/hw/kanja/20/dl/jyuryouritu.pdf
75歳を過ぎると受療率が増える傾向にあり、医療だけでなく介護が必要な人も増えていきます。
このため、医療や介護のニーズが急速に高まる年とされ、2025年問題が注目されているのです。
とはいえ、2025年になった瞬間に何かが劇的に逼迫状況に陥るのではありません。
実際、「2025年問題」と言われていた割には、今年に入って医療や介護が大変というようなニュースはあまり目にしませんよね。
今年は、医療・介護のニーズが急速に増えることによる問題が起こり始める「入口の年」と言えるでしょう。
そう、これから本格的に問題が表面化していくのです。
介護保険制度崩壊の危機
需要が増えても、それだけの供給があれば、むしろビジネスが生まれ、経済活動が活発になるというメリットがあります。
しかし、ご存知のように日本では急速な少子化が進んでいます。
そのため、
経済的な問題(支える現役世代の負担増)
人的な問題(介護職の供給不足)
から、介護の供給不足が深刻化してきています。
高齢者を支える人もお金もなくなってきているということです。
現在、要介護状態の方の多くは、自己負担1割で介護サービスを受けることができます。
具体的には、要介護5の方が介護保険サービスを最大限利用する場合、1ヶ月あたりの支給限度額は362170円で、自己負担は原則として費用の1割の36217円です。
要介護5の方は寝たきりなど介護の手間が最もかかる区分になるため、実際に自宅で目一杯の介護サービスを受けて過ごすという選択は少なくなります。
しかし、例えばどのタイプの施設に入所するにしても、介護保険が適用されるサービス部分に関しては原則として1割負担で済みます。(一定以上の所得がある場合は2割または3割負担)
しかし、近い将来、この金額ではサービスを受けることが難しくなると思います。
介護保険制度が始まったのは2000年。
年金制度と同じく「現役世代が支える仕組み」のため、今介護を受けている世代はあまり保険料を負担することなく充実したサービスを受けることができています。
しかし、私たちが介護を必要とする頃には、この制度は崩壊しているか、少なくとも今のような費用でサービスを受けることは無理でしょう。
介護の人材不足の理由
給料の差と制度の壁
こうした中で、少子化はすぐにはどうもできないにしても、介護職の人材を増やす取り組みは行われています。
しかし、介護職は人気がないのが現実でその理由の一つが、給与の低さです。
介護職と医療職を比較すると、医療職の方が給与が高い傾向にあります。
- 介護職員の平均年収:約340~400万円
- ケアマネージャーの平均年収:約407万円
- 看護師の平均年収:約498万円
なぜ介護と看護の給料に差があるのか?
介護職は比較的参入しやすい職業であるのに対し、看護職は専門的な教育課程を修了し、国家試験に合格しなければならないというハードルがあります。
さらに、看護師としての立場から正直に言うと、看護師は医療行為も行い命に直結する場面もあるため、その専門性と責任の重さが給与の違いに反映されないとやってられない、とも思います。
こうした仕事の質や責任の違いは、実際に介護報酬と医療報酬の差として制度上でも区別されており、その結果、収入の差につながっています。
介護施設の収益は「国が定めた介護報酬単価 × 利用者数」で決まります。
つまり、介護保険でのサービスの料金は国によって固定されており、自由に値上げすることができません。
一方、医療職は診療報酬(医療保険)が適用され、さらに美容クリニックのような自由診療も存在することから、介護職に比べて高額になります。
例えば、
- 訪問介護(身体介護30分)の介護報酬:約2500円
- 訪問看護(30分)の診療報酬:約4000円
※うち自己負担金は1~3割
訪問看護に関しては、状況に応じて介護保険か医療保険どちらかが適応になるのですが、どちらにしても介護報酬は医療系のサービスよりも低く、事業所の利益が限られているため、結果として介護職の給与も低くなるのです。
2024年介護報酬改定と介護現場の現実
さらに、2024年の介護報酬改定では、特に訪問介護の報酬が全体で約2~3%程減額されたことによる影響は大きくなっています。
「病院から在宅へという」国の方針と逆行しているのなぜ?と、現場からはかなり大きな声があがっていました。
訪問介護の報酬が減額された理由は、施設併設型の訪問介護では、1つの建物内で効率的にたくさん訪問できることから収益を上げている事例が多く、全体の収支差率が高く見えたためです。
しかし、実際には個別の家を訪問する事業所では収益は増えておらず、経営は厳しいままです。
このように一部の形態の収益が事業所のデータが全体の数字を押し上げたことで、現場の実情とかけ離れた報酬減となってしまったのです。
こうした報酬減額に対して、政府は「加算を取得することで職員の給与を上げる」という方針を打ち出しています。
加算とは、介護職員の処遇改善などを目的に、基本報酬に上乗せして支給される追加報酬のことです。
主な加算には、介護職員処遇改善加算、介護職員等特定処遇改善加算、介護職員等ベースアップ等支援加算があり、2024年の改定では、これらの加算が一本化され、介護職員等処遇改善加算として整理されました。
その加算率は14.5%~24.5%の範囲で設定されています。
例えば訪問介護(身体介護30分)の基本報酬が2,500円の場合、14.5%では362円、24.5%では612円が上乗せされ、事業所が一定の要件を満たせば報酬にこの加算分が加わる仕組みです。
ちなみにこれらの加算は、介護保険の支給限度額の範囲外で適用されます。
加算分についても1割(または2割・3割)の自己負担が発生するため、実際の自己負担額は支給限度額内で収まらず、限度額を超えることもあります。
加算の金額は大したことないようにも見えますが、フルタイムで働く訪問介護職員1人の収入として見ると、年間で数十万円の増加となります。
しかし、加算分の全てを職員の賃金に充てる義務はないため、実際のどれくらい支払われるのかは事業所の方針や経営状況で変わってしまいます。
私の職場でも、昨年は報酬減を避けるため、加算が取れるように必死に整備していた覚えがあります。
加算制度があるとはいえ、現場の負担は増す一方で、給与が劇的に改善されるわけではないというのが正直な感想です。
その他の取り組み
政府は介護職の人材確保のために、介護職員処遇改善加算の拡充以外にも、
外国人介護士の受け入れ拡大、
介護ロボット・ICT導入の推進
を進めています。
しかし、これらには問題点もあります。
・外国人介護士の受け入れ → 言語の壁・文化の違いがあり、未だに雇用にハードルがある事業所が多いです。そしてそもそも、これから衰退する日本にやってくる人材は減る可能性もあります。
・介護ロボット・ICT → 人相手であるため、すべての介護業務を機械化することは難しく、また、小さな事業所ではコスト面から普及しにくいのが現実です。
つまり、これらの取り組みだけでは人手不足を根本的に解決していけるとは思えません。
解決策は?
では、介護職の人材を増やす方法はあるのでしょうか?
考えられる解決策の1つは、介護サービスの自由価格化です。
現在、介護サービスは介護保険制度のもとで料金が決められていますが、価格を自由に設定できる「高額介護サービス」が増えていく可能性があります。
そういった施設では、職員の給料の水準も高いため、人材も集まるでしょう。
すでに、入居金が1000万以上、利用料月何十万円、というような富裕層向けの高級介護施設はありますよね。うちの近くには、終身契約で契約時に億単位の金額を払う施設もあります。
今は、お金のあれば質の高い介護を選択できるという状況ですが、今後は、お金がなければ介護自体が受けられない、という社会になるのもそう遠くないと思います。
そしてこのままの状態が続けば、介護する人がおらず、お金があっても介護が受けられない時代もやってくるかもしれません。
となると、解決策としては、介護が必要にならないよう、自分で健康を維持するしかないですよね。
また、生かすことに偏った医療費の使い方を見直し、予防医療や健康維持にもっと資金を回す必要があるのではないでしょうか。
これによって介護の需要自体を減らしていかなければ、問題はますます深刻になっていくでしょう。
参照
総務省 https://www.stat.go.jp/data/topics/pdf/topics138.pdf?utm_source=chatgpt.com
厚生労働省 https://www.mhlw.go.jp/toukei/saikin/hw/kanja/20/dl/jyuryouritu.pdf
https://www.mhlw.go.jp/shogu-kaizen/download/A1_leaflet.pdf
シルバー産業新聞(2025/1/10)「現場最前線の今」