医療・介護現場での転倒はよく起こる事故です。
特に高齢者で起こりやすく、転倒は骨折など寝たきりの原因にもなり、その後の人生のQOL(生活の質)にも大きく関わります。
また、スタッフ側としては、転倒が起きた時の対応の大変さを考えると、本当に避けたい事故です。
現場では転倒予防のためにさまざまな対策を取りますが、常につきっきりで見守れるわけではありません。
近年は人手不足もあり、見守りを支えるセンサー機器への注目が高まっているように感じます。
そうした見守り機器のひとつとして、シルバー産業新聞で、生体情報の検知に加えてAIで転倒リスクまで通知する製品『aams+(アアムスプラス)』を知りました。
aams+は、どのような仕組みによって「転倒リスクの通知」を可能にしているのでしょうか。
この記事では、転倒リスクに対する現場の視点、センサーで生体情報を取る仕組み、aams+が転倒リスクをどう評価しているのかを、関連特許を含めて解説し、現場でどう活用するといいのかについても考えていきます。
なお、本記事は筆者個人の見解・調査に基づいた内容です。
内容の正確性を保証するものではなく、紹介する製品の購入・使用は必ずご自身の判断と責任で行ってください。
本記事の英語版はこちら→How Does “aams+” Predict Fall Risk?
転倒リスク要因
●その人の「動ける能力」:
疾患、筋力、バランス、関節可動域、視力などの身体的な要因だけでなく、意識レベルの低下や認知力の低下によって、自分で転ばないように対処できなくなり、転倒リスクが高まります。
●その人の「動く意思」「動く頻度・タイミング」:
人が動こうとするのは、トイレなどの“何かの用事”だけでなく、不安や痛みなど気持ち的なきっかけがある場合もあります。
また、せん妄(一時的な意識の混乱)や認知力の低下は、予期せぬタイミングで動くことにつながります。
そして、動く頻度やタイミングが違えば、転倒リスクも大きく変わります。
●環境:
ベッドの高さ、障害物、履き物、服、明るさ、手すり、床の滑りやすさ、ナースコールまでの距離など、周囲の環境も転倒リスクに直結します。
●転倒は、多くの場合、これらの要因が重なって起こります。
そして、特に高齢者で多い要因が、「実際の身体能力と本人の認識のギャップ」です。
自身の体の衰えを分かっていなかったり、受け入れられなかったりすることで、「自分はできる」と思って動いてしまい、転ぶ、というケースは多くあります。
また認知症の場合には、そのギャップを自覚すること自体が難しいことに加えて、環境や状況の理解の難しさも重なり、リスクはさらに上がります。
aams+
aams+とは
aamsは、株式会社バイオシルバーが提供するマット(シート)型の見守りシステムです。
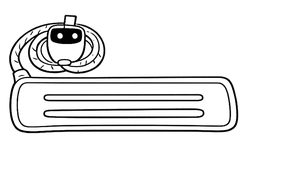
ベッドマットレスの下に敷くことで、心拍・呼吸・体動・離床などの状態をリアルタイムで表示し、異変時にはアラームで知らせます。
今回紹介するaams+は、従来のリアルタイムの見守り機能に加えて、AIによる転倒予測を組み合わせ、重点的に見守るべき人を提示し、見守り業務の更なる効率化を後押しする見守りロボットです。
特徴
●マットレス下に敷くだけのセンサーで何か利用者に装着する必要がありません。
●心拍・呼吸・体動・離床・睡眠などがリアルタイムでモニターにて一覧表示できます。
●Rehabilitation3.0が開発した転倒予測システム「Reha3.0(リハサン)」を搭載し、aamsで取得される心拍・呼吸・睡眠データと日々の変化から「運動能力」「認知能力」を推定して、“今日の転倒リスクが高い人”を毎朝予測し、危険・注意・配慮の3段階で表示されます。
●異変時アラート通知だけでなく、ナースコールとも連動可能です。
●情報の履歴保存や介護記録ソフトと連携することができます。
●TAISコード「介護テクノロジー」マークを取得しており、テクノエイド協会のデータベースに製品情報が登録されているため、補助金の対象製品として扱われやすい機器です。
仕組み
aams+のポイント
公式HPでは、aams+のポイントとして、
① マット型センサーでバイタルデータを取得
↓
② ADL(日常生活動作)指標(FIM)を自動推定
↓
③ その結果をもとに転倒リスクを「危険・注意・配慮」の3段階に分類し、入居者全員のリスク状況を一覧表示する
と説明があります。
aamsそのものの特許は現時点では見当たりませんでしたが、関連する特許などの情報をもとに、①~③の仕組みについて順に説明していきます。
①マット型センサーの仕組み
まずは①について、aams+が「マットを敷くだけ」で、その上に寝ている人の情報をどのように取得しているのか、その仕組みを見ていきます。
aams+そのものの特許出願は見当たらないため、マット(シート)を敷いて生体情報を拾うタイプの製品、ヘルスセンシング株式会社の『睡神デルタ』に関連する特許内容を参考に解説します。(特許第7301275号)
本来、睡眠の情報を正確に評価するには、睡眠ポリグラフ検査のように、頭部や胸部などにセンサーを装着して測定する必要があります。
しかし睡神デルタは、シート状のセンサーの上に寝てもらうだけで、睡眠状態の情報を取得できる製品です。
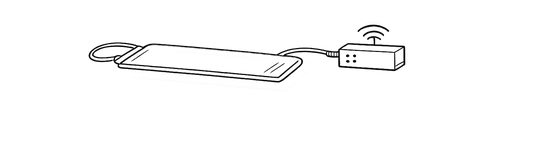
睡神デルタは、次のような流れで情報を取り出します。
ベッドで静かに眠っているときでも、人の体はずっと動いています。
シート型センサーは、寝返りなどの体動だけでなく、心臓の拍動や呼吸による胸郭の動きによる微細な振動も拾い、それを電気信号として取り出します。
↓
取得した振動信号には、心拍・呼吸・体動・ノイズ(いびきや寝言など)といった複数の成分が混ざっています。
そこで、周波数帯の違いなどを利用して信号を分離し、心拍・呼吸・体動を推定します。
さらに、位相コヒーレンス(心拍と呼吸のリズムがどれくらい一定の関係で連動しているかを数値化した指標)も算出します。
↓
こうして得られた心拍・呼吸・体動・位相コヒーレンスを、睡眠ポリグラフで判定された睡眠段階(教師データ)と対応づけて学習したモデルに入力し、睡眠の5段階(Wake、REM、N1、N2、N3)を判定します。
つまり睡神デルタは、
マットレスの下に敷く
→ マットレスの小さな振動から心拍や呼吸などを読み取る
→ 過去に睡眠ポリグラフで正しく測定されたデータと照らし合わせる
→ 睡眠の状態を推定する
という仕組みです。
aams+については、公開されている製品説明だけでは、内部の仕組みまでははっきり分かりません。
しかし、マット型でバイタルサインや睡眠データを取得する製品であることから、睡神デルタのように「振動から心拍・呼吸・体動を推定する」という部分は、近い仕組みである可能性が高いと考えられます。
②③転倒リスクを予測する仕組み「Reha3.0(リハサン)」
リハサンとは
ここまでで、マットから生体情報を取得するところまでの大まかな流れは見えてきたと思います。
では、ADL指標(FIM)を自動推定し、そこから転倒リスクを評価する部分は、機械だけでどのように行っているのでしょうか。
この②・③の仕組みの鍵となるのが、Rehabilitation3.0株式会社が開発したAI転倒予測システム「Reha3.0(リハサン)」です。
リハサンについては、特許が取得されているため、その内容をもとに転倒予測の仕組みを見ていきます。
(特願2020-024812『作業療法支援装置、作業療法支援装置のための人工知能学習装置、及び作業療法支援装置の使用方法』)
FIMとは
リハサンの特許では、
睡眠中の客観データと本人の基本情報を入力し、AIがFIMの項目や身体機能、転倒リスクなどを推定して出力する
という機能が示されています。
ここでまず、「FIM」が何を示すものなのかを整理します。
FIM(Functional Independence Measure)とは、日常生活動作(ADL)について「どの程度自立しているか」を、介助量の観点から点数化する評価指標です。
運動項目(移乗、移動、排泄関連など)と、認知項目(理解、表出、社会的交流、問題解決、記憶)から構成されます。
つまりFIMは、単に「動ける・動けない」ではなく、生活動作をどの程度の助けで実施できるかを評価するものです。
FIMの推定
リハサンの特許によると、AIがFIM項目を推定する流れは、
必要なデータを入力
↓
そのデータからAIが推定データを出力
という形で示されています。
まず、入力するのは次の2つのデータです。
・マットから得た睡眠データ
(寝返り回数、体動回数、トイレ回数や時間、睡眠/覚醒リズム、呼吸、脈拍 など)
・あらかじめ分かっている利用者の基本情報
(年齢、身長、体重、病歴 など)
ここでの「睡眠データ」は、手入力するというより、マット型などのセンサーで取得したデータを使う前提のものと思われます。
リハサン自体も特定のマットに限定されず、複数の計測デバイスと連携できるとされています。
そして、AIが出力する推定データとして、特許では主に次のようなものが示されています。
・日常生活動作(ADL)データ(FIM項目を含む)
・身体機能データ(握力など)
・転倒リスク(日常生活動作データの一部として含められる)
この仕組みでは、FIMを人がその場で採点するのではなく、睡眠データと基本情報という客観的なデータからAIが推定します。
そのため、見る人による差が出にくく、実際のケアに活かすデータを得ることができるとされています。
ただし、整容・更衣・食事のようにベッド上の動きと直結しない動作や、認知面の細かなニュアンスはセンサーだけで直接測れるわけではないため、睡眠データと基本情報情報を組み合わせ学習したAIモデルから、関連する状態として推定していると考えられます。
推定されたADL(FIM)から転倒リスク表示
特許では、日常生活動作データの中に転倒リスクを含める仕組みも示されています。
つまり、
睡眠データ+基本情報から、
AIによりADLや身体機能を把握し その中に転倒リスクも含めて出力、
という流れです。
さらに特許には、精度を高めるために、
・睡眠時の環境データ(室温・湿度・照度など)
・「よく眠れた」などの本人の主観
・過去のデータ(履歴)+時間情報
を入力することもできる、と書かれています。
シルバー新聞の記事で「日々の変化から推定」と書かれていましたが、それは、「過去の履歴も含めて推定する」という特徴を指しているのではないかと思います。
現場での活用
aams+のような見守りセンサーを実際に使った経験はありませんが、現場でのメリットになりそうな点や、どう使うと有効か、どんな場面で使ってみたいかを考えてみました。
●利用者さんの動きがリアルタイムで一覧表示されることで、巡視のための訪室の手間を減らせる可能性があります。
特に夜勤帯は少ない人数で見守ることが多いため、モニターで全体を見ながら優先順位をつけて動けるのは大きな利点です。
結果として、変化に早く気づいて対応しやすくなると思います。
●睡眠状況が見えることで、個別のケアにつなげやすくなると感じます。
「何時におむつ交換」「何時にトイレ誘導」と一律に決めるのではなく、その人の眠りや動きに合わせて排泄ケアに入れれば、眠りを妨げにくくなります。
必要なときだけのケアによって、利用者さんの負担だけでなく、スタッフの負担軽減にもつながると思います。
●転倒リスクの表示やアラートが出たときは、まず利用者さんの実際の状態を確認する、という使い方が大切だと思います。
というのも、リスク評価そのものは、機械でも人でも割と同じようにできるかもしれませんが、その後の対応は利用者さんごとの個別性が大きいからです。
例えば、「この表示が出ると、この方は排泄のタイミングで落ち着かなくなることが多い」といったように、
表示+その時の状態+実際の対応
をセットにすれば、個人の経験や勘だけに頼らず、チームで対応をそろえやすくなると思います。
しかし、表示だけで判断してしまうのは危険であるため注意が必要です。
実際、私自身も認知症の方に離床センサー(離床を感知してナースコールが鳴る機器)を使ったとき、コールが頻回だったり、その方の行動パターンが見えてきたりすると、「これは大丈夫なコールだ」と思い込んでしまいやすく、結果として転倒などの事故につながった経験があります。
●看取り対応や急変の場面でも役立つ可能性があると思います。
施設では、看取り期や急変リスクがある状態でも、病院のように心電図モニターなどはつけないことが多く、気にしていても呼吸停止で発見され、いつ止まったのか分からない、ということがあります。
こうした機器で呼吸や体動の変化を把握しやすくなれば、スタッフにも家族にも、安心につながりやすいのではないかと思います。
●データが記録として残る点は、医師への相談に活かしやすいと感じます。
特に夜間は、実際には観察していられない時間が長いため、客観的な情報があることで、眠剤の調整や夜間不穏への対応について相談しやすくなります。
その結果、より状態に合った薬や対処方法を見つけやすくなると思います。
●転倒リスクに関しては、センサーでわかること以外の要因もあります。
例えば、ベッド周囲の環境、本人の表情や訴え、いつもと違う雰囲気などは、実際に見てはじめて分かることも多いです。
だからこそ、センサーの情報と現場での観察を組み合わせて使うことが大切だと思います。
導入にあたって
価格
導入を考えるときにまず気になるのは価格です。
aams+はメーカーの公開情報では、価格は一律に表示されていないため、実際の金額は販売側へ確認する形になるのではないかと思います。
参考情報として、転倒リスクの通知機能がない「aams」は介護用品流通サイトで小売参考価格 178,000円(R8年2月現在)と掲載されています。
補助制度
近年、国がテクノロジーの導入を推進する動きがあり、見守りセンサーの導入は補助金制度の対象になる可能性があります。
介護テクノロジー導入支援は自治体ごとに実施されており、例えば、見守りセンサー等について1機器あたり上限30万円、さらに通信環境整備に1事業所あたり上限750万円といった自治体もあります。
これに関しても、時期や自治体で補助内容は変わるため、確認が必要です。
生産性向上推進体制加算
さらに、導入後の運用体制まで整えると、介護報酬上の生産性向上推進体制加算(Ⅰ・Ⅱ)の対象を目指せる場合があります。
厚生労働省の資料では、テクノロジー導入だけでなく、委員会開催、安全対策、業務改善、データ提出など、継続的な運用が前提として記載されています。
加算(Ⅰ)は、加算(Ⅱ)より要件が上位で、複数のテクノロジー活用や取り組みの実施状況が求められるようです。
加算とは、介護報酬上、利用者に対して追加で請求できる点数のことで、その点数分の報酬が発生します。
つまり、要件を満たせば、通常の介護報酬に上乗せされる形になります。
この加算は、報酬改定や要件の変更がない限り継続して算定できるため、導入時のみの補助とは違い、利益が積み上がります。
業務の負担軽減による人件費や、施設のアピールになる点もあわせて考えると、結果として導入にかかる費用を回収しやすくなるのではないかと思います。
おわりに
見守り機器は年々増えていますが、aams+は、単に動きを検知するだけでなく、AIで転倒リスクを可視化する機能を持っている点が特徴です。
ただ、「どんなメリットがあるか」という情報だけでは、導入のきっかけにはなっても、現場で使いこなすところまではつながりにくいと思います。
aams+のようなセンサーは、どのような情報をもとに、どうリスクを可視化しているのかという仕組みを理解しておかないと、機械に頼りすぎてしまって事故につながる、導入したのに使いこなせず、結局現場の負担が減らない、といったことも起こり得ます。
aams+の、マットで拾える体動・心拍・呼吸などの情報をもとに、AIがリスクを推定している、という部分を理解しておくだけでも、現場の感覚と結びつけて対応しやすくなり、機器を「本当に使えるもの」として活かしやすくなると思います。
こうした機器は、使いこなせて初めて、現場スタッフのパートナーになるのではないでしょうか。
私自身、身近な施設でこのようなセンサーが導入されている場面をまだ見たことはありませんが、人手不足が進む今、こうした機器は介護現場だけでなく病院でも、今後ますます当たり前になっていくのではないかと感じています。
本ブログでは、主に福祉用具や医療品が、現場でどのように受け止められるか、どのような場面で価値を発揮しやすいかといった点にも目を向け、医療・介護の現場の視点から、企業・事業者と現場をつなぐ橋渡しを意識して発信しています。
こうした視点をもとに、看護師としての現場経験・特許への知見を活かし、医療材料・ケア用品の解説、技術記事の執筆、製品レビュー、市場展開につながるサポートなどを行っています。
(詳しくはこちら→サービス一覧)
解説記事の執筆、製品レビュー、販促・情報発信支援、展示会関連サポートなどのご相談は、ブログ内フォームよりお気軽にご連絡ください。
※本記事の内容は参考情報であり、正確性を保証するものではありません。
製品の購入や使用はご自身の判断と責任でお願いいたします。
参照
シルバー産業新聞 2026年2月10日号 「AIによる転倒予測機能を搭載 aams+」
特許7301275 「睡眠状態推定システム」
特願2020-024812 「作業療法支援装置、作業療法支援装置のための人工知能学習装置、及び作業療法支援装置の使用方法」
株式会社バイオシルバー https://www.biosilver.co.jp/products/products-410/
Rehabilitation3.0株式会社 https://rehabilitation3.jp/
厚生労働省 https://www.mhlw.go.jp/content/001238432.pdf
介援隊 https://www.kaientai.cc/goods.aspx?webcd=516676&utm_source=chatgpt.com